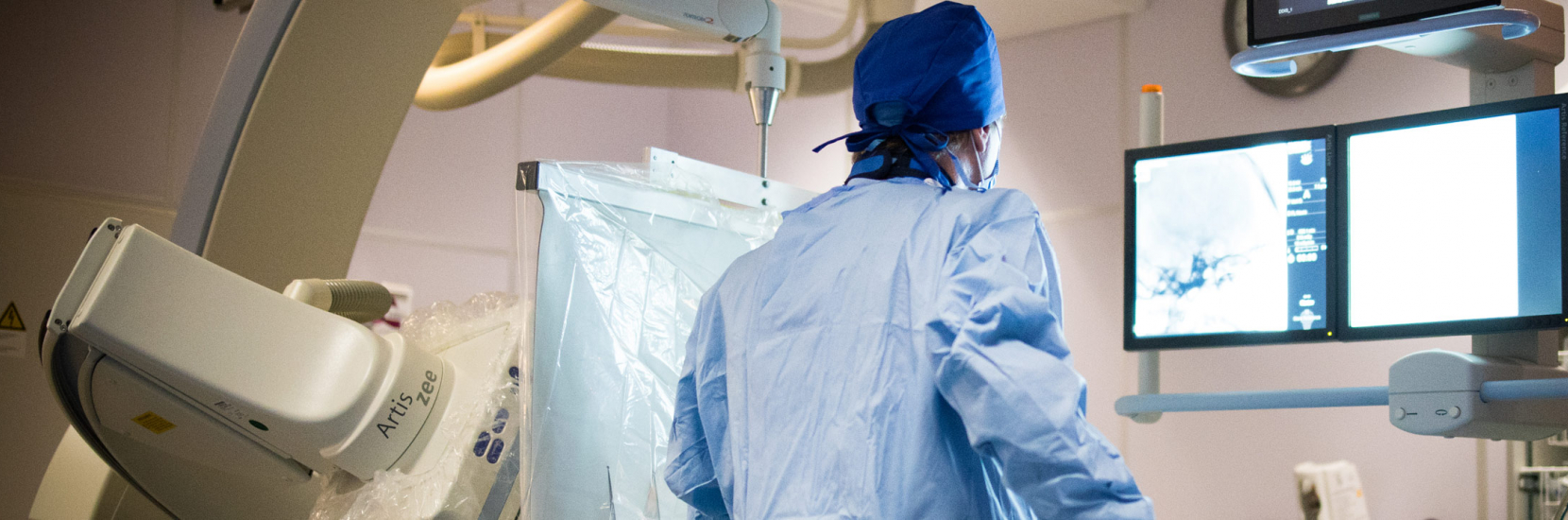
A l'occasion de la Journée Mondiale de l'AVC, le CHL vous présente sa Stroke Unit de niveau II.
La stroke unit de niveau II du CHL est une unité d’hospitalisation du service de neurologie, spécialisée dans la prise en charge 24h/24h de patients souffrant d’accident vasculaire cérébral (AVC) avec un déficit neurologique persistant et d’Accidents Ischémiques Transitoires (AIT) avec un déficit rapidement régressif et correspond à des standards internationaux.
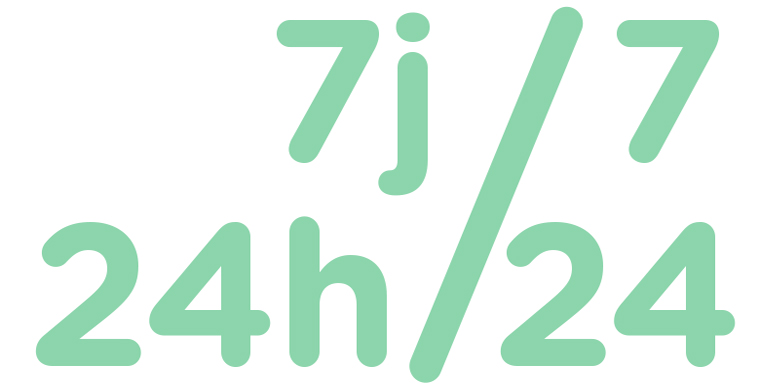
> La Stroke Unit du CHL fonctionne 24h/24 et 7j/7. Avec ses 6 lits spécialement aménagés et monitorisés, l’unité a pris en charge 319 patients atteints d’un AVC/d’une AIT en 2019.
Un accident vasculaire cérébral (AVC), aussi appelé attaque cérébrale ou « stroke » en anglais, survient lorsqu’un vaisseau sanguin du cerveau est obstrué, le plus souvent par un caillot de sang, ou lorsqu’un vaisseau sanguin du cerveau se rompt. On parle alors d’accident ischémique cérébral ou d’infarctus cérébral. Cette partie cérébrale en manque de sang ne peut plus fonctionner normalement, et apparaissent, souvent brutalement, les symptômes typiques d’un AVC. Moins souvent (environ 10 % - 15 % des cas), l'AVC est la conséquence de la rupture d’une artère, et le sang qui en est issu détruit le cerveau à son niveau.
Les origines des AVC sont multiples (artère du cou obstruée, embolie provenant du coeur, petite artère cérébrale occluse…), et la recherche en urgence de la cause chez chaque patient est essentielle pour prévenir la récidive et éviter des complications.
> Au niveau international, il est reconnu que la prise en charge des patients au sein d’une Stroke Unit démontre une réduction de 17 % du risque de décès et de 25 % du critère combiné "décès et dépendance".
Une équipe de spécialistes pour une prise en charge 24h/24h
Après avoir reçu les premiers soins au service des Urgences, les patients ayant subi un AVC sont hospitalisés au sein de la Stroke Unit du CHL.
Ce service assure un accompagnement optimal aux patients pendant les premiers jours/semaines qui suivent un AVC. Les patients y restent sous l’observation continue (monitoring) d’une équipe pluridisciplinaire spécialisée, qui surveille particulièrement les aspects suivants :
- Rythme cardiaque
- Tension artérielle
- Température
- Taux d’oxygène dans le sang
- Conscience
- Déficit neurologique, tel que signes de paralysie, troubles sensitifs et troubles visuels
- Problèmes de déglutition
- Troubles du langage
- Fonction vésicale
- …
> Prévenir des complications est l’objectif principal pendant la phase aiguë et post-aiguë.
L’équipe pluridisciplinaire spécialisée qui intervient dans la prise en charge de l’AVC/AIT est composée notamment:
- de médecins formés à la pathologie neuro-vasculaire en nombre suffisant pour assurer une présence effective sur place 24 heures sur 24 toute l’année
- d’infirmiers et d’infirmiers spécialisés (ex : formés à la réalisation d’échographie doppler ou ayant obtenu un DIU en pathologie vasculaire)
- de kinésithérapeutes qui se concentrent sur la rééducation du patient : positionnement, thérapie respiratoire, apprentissage des déplacements, rééducation à la marche
- d’orthophonistes en charge de la rééducation de la communication
- d’ergothérapeutes qui effectuent des bilans (de motricité, de sensibilité et d’autonomie dans le quotidien du patient). Ils fournissent et adaptent le matériel auxiliaire (fauteuil roulant, attelle, etc.). Ils estiment si des aménagements du lieu de vie du patient sont nécessaires
- d’assistantes sociales qui aident le patient p.ex. à choisir un centre de rééducation ou mettre en place la suite de son traitement (aide-ménagère, soins à domicile, etc.)
- de psychologues assurant le suivi psychologique des patients et des familles
- de diététiciennes qui interviennent pour effectuer une évaluation nutritionnelle complète et adapter les repas.
L’équipe de la Stroke Unit travaille également en étroite collaboration avec les autres services du CHL, à savoir le service de neuroradiologie, de neurochirurgie, de cardiologie, de chirurgie vasculaire, de réanimation, de diabétologie et de rééducation.
> Cette organisation a notamment permis la mise en place d’une filière de soins 24 heures sur 24 et 7 jours sur 7 pour la thrombectomie.
> A savoir : La thrombectomie mécanique est une procédure qui fait intervenir des praticiens de différentes spécialités avec une possibilité réelle d’améliorer les résultats pour les patients.
Dans un contexte de bonne collaboration, les autres hôpitaux du pays transfèrent régulièrement des patients au CHL lorsqu’un traitement par thrombectomie est nécessaire.
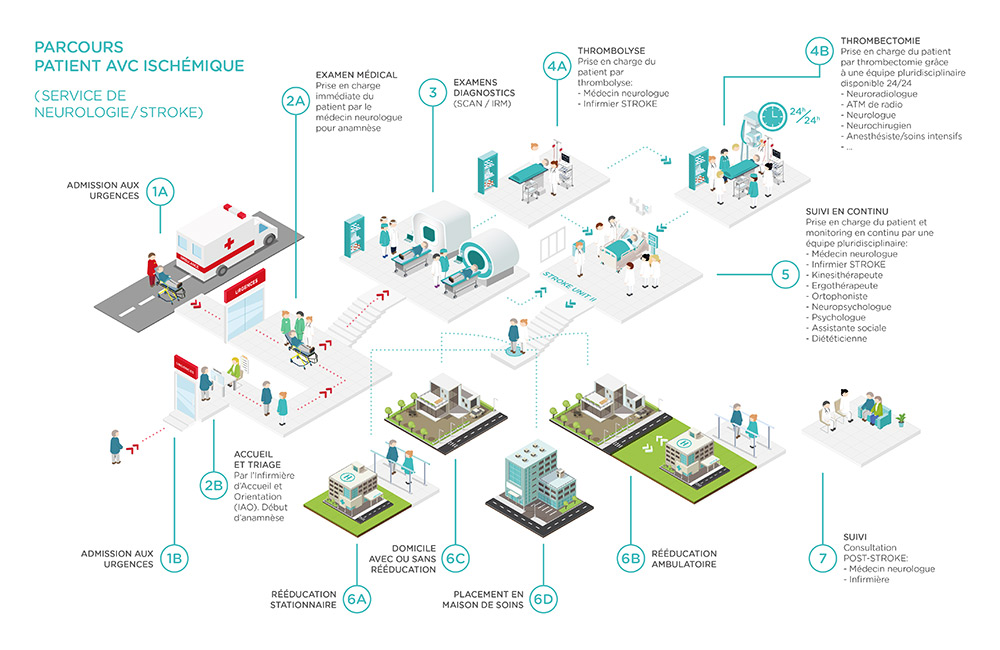
Le parcours de prise en charge d’un patient atteint d’un AVC
Dès l’arrivée aux urgences du CHL pour une suspicion d’AVC, le patient est examiné par le médecin neurologue. Plusieurs examens seront immédiatement réalisés afin de déterminer la cause de l’attaque cérébrale et de localiser la région atteinte. Pour permettre de poser un diagnostic précis, une imagerie cérébrale est effectuée (IRM ou scanner). D’autres examens complémentaires peuvent s’avérer nécessaires (écho-doppler, échographie cardiaque…).
> L’imagerie est une étape importante de la filière neurovasculaire (image IRM)
Des soins adaptés seront ensuite initiés en fonction de l’origine de l’accident vasculaire cérébral et de ses causes. Pour ces patients, plus vite sont instaurées des mesures thérapeutiques, meilleurs sont les pronostics de survie et les chances de récupération.
> Time is brain
Deux principales approches sont possibles afin de rétablir le flux sanguin cérébral : sous certaines conditions, le vaisseau bouché pourra être rouvert par un traitement appelé la thrombolyse (traitement médicamenteux pour dissoudre le caillot - ce traitement est possible uniquement dans les quatre heures et demi après le début des symptômes et selon l’état du patient) ou la thrombectomie (acte de neuroradiologie interventionnelle permettant d’extraire le caillot de sang grâce à un cathéter ; ce traitement doit se faire, en général, dans les 6 heures qui suivent l’AVC).
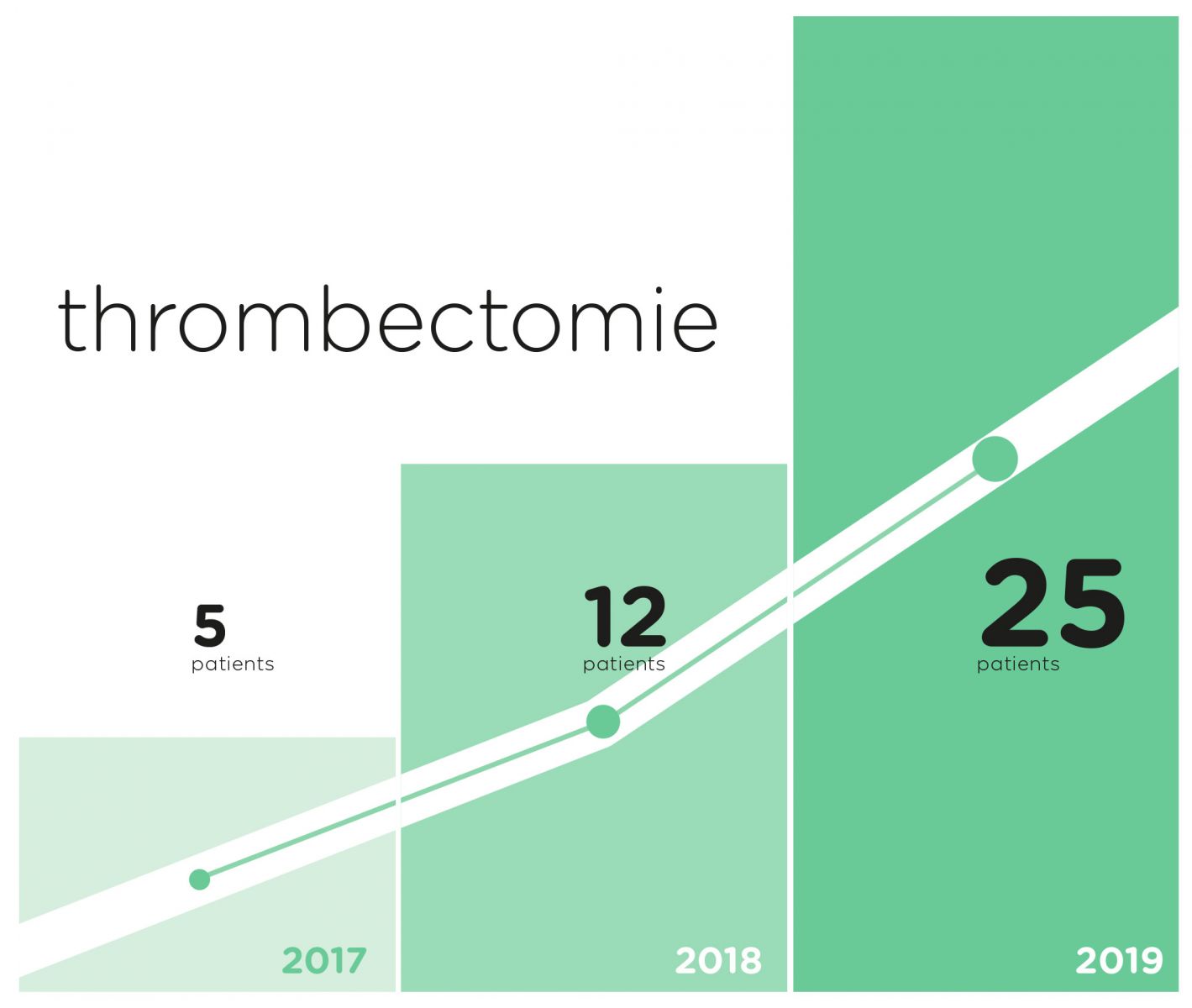
> Au CHL en 2017, 5 patients ont eu une thrombectomie, en 2018, 12 patients. De janvier à décembre 2019, 25 patients ont eu une thrombectomie.
Selon les cas, des médicaments comme des anti-agrégants plaquettaires qui empêchent la formation de caillots (aspirine par exemple) ou des anticoagulants sont aussi administrés.
L’équipe de la Stroke Unit a pour objectif d’éviter les complications et de stabiliser les patients, de tout mettre en oeuvre pour que la récupération se fasse au plus vite, puis de réorienter les personnes en fonction des séquelles éventuelles.
> Il s’agit d’un travail de guérison, de stabilisation, et d’orientation.
La rééducation du patient commence le plus rapidement possible, dès que son état de santé le permet. Elle dépend de l’importance de ses atteintes (hémiplégie, hémiparésie, troubles de mémoire, difficultés à déglutir, etc.) et augmente en intensité au fur et à mesure que l’état du patient s’améliore.
Elle débute au sein de la Stroke Unit et peut se poursuivre, si besoin, dans un centre de rééducation. Elle vise le rétablissement et/ou le maintien de l’autonomie du patient.
Pour minimiser le risque de nouvel accident vasculaire cérébral, le patient est également sensibilisé aux divers facteurs de risque "modifiables", comme le tabagisme, la surcharge pondérale ou encore la sédentarité. Le cas échéant, un traitement médicamenteux sera instauré lequel devra être poursuivi après la phase d’hospitalisation : hypertension artérielle, hypercholestéroléme, diabète, etc.
Lorsque l’état du patient s’est stabilisé et que tous les examens ont été réalisés, le patient peut quitter l’hôpital. Les possibilités de sortie sont discutées au sein de l’équipe pluridisciplinaire ensemble avec le patient et/ou la famille/les proches. L’âge du patient, sa situation personnelle et ses capacités physiques y sont pris en compte.
Si la situation le permet, le patient peut donc retourner à son domicile (avec éventuellement des soins de rééducation et/ou des soins infirmiers en ambulatoire). Si le retour au domicile n’est pas possible, le patient peut être pris en charge dans un centre de rééducation ou une maison de repos et de soins.