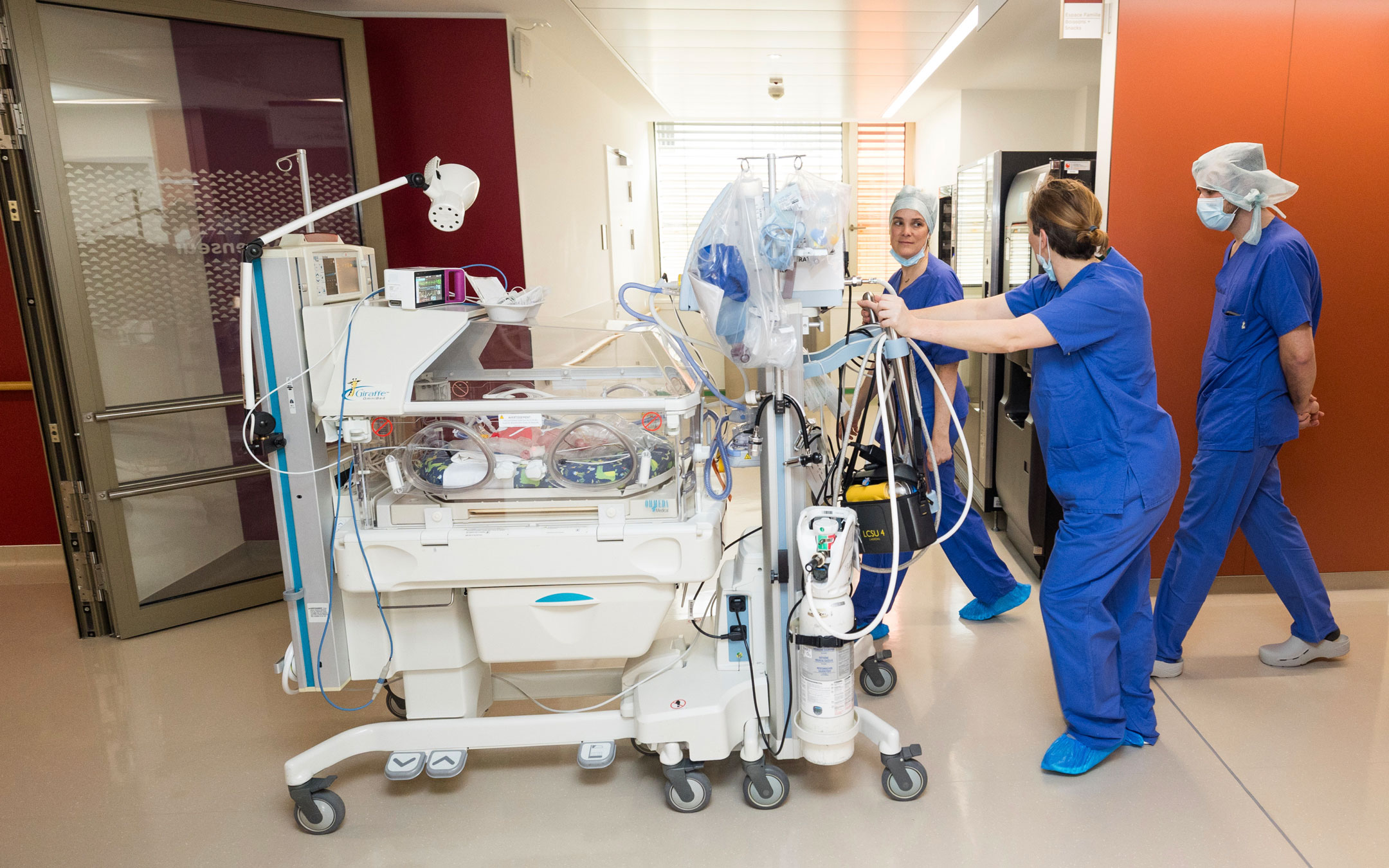
Famille 4 : Les "Anges Gardiens du Plateau Technique". Ceux qui manipulent les technologies de pointe et gèrent les laboratoires.
1. L’ATM de radiologie
2. Le Technicien de Laboratoire
3. L'Ingénieur Biomédical
4. L’auxiliaire de Stérilisation
5. Le Préparateur en Pharmacie Hospitalière
6. L’auxiliaire de Stérilisation

L’ATM de radiologie : "Je suis le photographe de l’intérieur du corps".
En bref
- Je prépare le matériel, j’accompagne les patients avant, pendant et après l’examen, et je veille à leur sécurité ainsi qu’au bon déroulement des soins.
- Je travaille avec les médecins pour réaliser des examens d’imagerie comme les radiographies, les scanners ou les IRM, afin d’aider à comprendre et soigner les maladies.
Ce métier est fait pour vous si vous pouvez relever les missions suivantes :
- Vous préparez et sécurisez l’examen en analysant les informations cliniques, en identifiant les risques potentiels et en préparant l’environnement technique adapté.
- Vous réalisez les actes d’imagerie sous responsabilité médicale dans l’ensemble des domaines concernés : radiologie conventionnelle et interventionnelle, mammographie, scanner, IRM, médecine nucléaire et PET-CT.
- Vous assurez la surveillance clinique du patient pendant l’examen et garantissez sa sécurité et son confort.
- Vous informez le patient sur les modalités de réalisation de l’examen et veillez au recueil de son consentement éclairé.
- Vous assurez une communication fluide avec les équipes médicales, soignantes et administratives, et garantissez la transmission d’informations fiables et pertinentes.
- Vous appliquez strictement les protocoles, les exigences de qualité, de sécurité, de traçabilité et de radioprotection.
- Vous veillez à la conformité, à la disponibilité et au bon fonctionnement des équipements et dispositifs médicaux.
Nous recherchons vos qualités humaines :
- Vous démontrez des qualités relationnelles affirmées, associées à une écoute active, à l’empathie et au respect strict de la confidentialité.
- Vous exercez vos missions avec rigueur, sens des responsabilités et exigence permanente de sécurité et de qualité des soins.
- Vous savez prioriser votre activité, gérer les situations d’urgence et faire preuve de discernement en contexte de stress.
- Vous vous inscrivez pleinement dans une dynamique de coopération pluridisciplinaire et de travail en équipe.
- Vous faites preuve d’adaptabilité, de curiosité professionnelle et d’un engagement constant dans le développement de vos compétences.
- Vous disposez d’un esprit d’analyse, d’un sens pédagogique et de capacités de communication structurées et professionnelles.
Envie de nous rejoindre et d’en discuter ensemble?
⬆ Revenir à la liste des métiers
 Le Technicien de Laboratoire : "Je suis le détective des petites choses invisibles".
Le Technicien de Laboratoire : "Je suis le détective des petites choses invisibles".
En bref :
- Mon rôle est de produire des résultats fiables, dans le respect des règles de qualité et de sécurité.
- Je réalise des analyses à partir de prélèvements comme le sang.
- Je travaille au laboratoire pour aider les médecins à poser un diagnostic ou à suivre un traitement.
Ce métier est fait pour vous si vous pouvez relever les missions suivantes :
- Vous réalisez des examens de laboratoire sur prescription médicale, sous la responsabilité du médecin ou biologiste chef de service.
- Vous effectuez des analyses dans les domaines de la biochimie, de l’hématologie, de la bactériologie, de l’immunologie, de la biologie moléculaire et disciplines associées.
- Vous vérifiez le bon fonctionnement des automates et assurez leur entretien courant.
- Vous réalisez les prélèvements sanguins et assurez le traitement, l’encodage et le dispatching des échantillons selon les procédures en vigueur.
- Vous assurez la validation technique des résultats avant transmission au biologiste.
- Vous appliquez strictement les modes opératoires, les bonnes pratiques et les normes de qualité et d’accréditation.
- Vous contribuez à la traçabilité des actes, des résultats et des flux de prélèvements.
- Vous participez aux démarches qualité, à l’évaluation des pratiques et à l’amélioration continue des processus analytiques.
- Vous contribuez à la maintenance, à la logistique et à la gestion des stocks de matériel et de réactifs.
- Vous collaborez étroitement avec les biologistes, les médecins et les équipes administratives du laboratoire.
Nous recherchons vos qualités humaines :
- Vous faites preuve de rigueur, de précision et d’un sens élevé de la qualité.
- Vous respectez les règles d’hygiène, de sécurité, de confidentialité et de déontologie.
- Vous savez gérer les priorités et travailler efficacement en situation d’urgence ou de stress.
- Vous possédez un bon sens de l’organisation et des responsabilités.
- Vous travaillez efficacement en équipe et contribuez à une dynamique collective.
- Vous faites preuve d’adaptabilité face à l’évolution des techniques et des équipements.
- Vous démontrez un esprit pédagogique et un intérêt pour la transmission des savoirs.
- Vous vous engagez dans une démarche de formation continue et d’amélioration des pratiques.
Envie de nous rejoindre et d’en discuter ensemble?
⬆ Revenir à la liste des métiers

L'Ingénieur Biomédical : "Je veille au bon fonctionnement des respirateurs et des robots".
En bref
- Mon rôle est de contribuer à une prise en charge des patients de qualité et en toute sécurité.
- Je suis ingénieur biomédical à l’hôpital et je veille au bon fonctionnement des équipements médicaux.
- Je travaille avec les équipes soignantes pour que le matériel soit fiable, sûr et toujours disponible.
- J’interviens depuis l’achat des équipements jusqu’à leur maintenance et leur remplacement.
Ce métier est fait pour vous si vous pouvez relever les missions suivantes :
- Vous coordonnez la gestion du parc des équipements biomédicaux pour les domaines et services dont vous avez la responsabilité.
- Vous êtes l’interlocuteur privilégié des utilisateurs et de leur encadrement pour toutes les questions liées aux dispositifs médicaux.
- Vous identifiez les besoins médicotechniques et participez à l’élaboration des cahiers des charges.
- Vous contribuez aux procédures d’achat, de renouvellement et au plan d’équipement pluriannuel.
- Vous assurez la réception, la vérification, la mise en service et le suivi des équipements biomédicaux.
- Vous assurez la traçabilité des interventions et la gestion de la documentation technique.
- Vous suivez les prestations réalisées par les fournisseurs et prestataires externes.
- Vous identifiez les équipements critiques et proposez des plans de secours en cas de panne.
- Vous évaluez les risques liés à l’utilisation des dispositifs médicaux et alertez en cas de non-conformité.
- Vous participez aux démarches qualité, de matériovigilance et au respect des normes et réglementations en vigueur.
- Vous mettez en place et suivez des indicateurs de performance pour votre périmètre d’activité.
Nous recherchons vos qualités humaines :
- Vous faites preuve de rigueur, d’organisation et d’un sens élevé des responsabilités.
- Vous possédez de solides capacités d’analyse et de résolution de problèmes techniques.
- Vous communiquez avec aisance et établissez des relations de confiance avec les équipes médicales, soignantes et support.
- Vous êtes proactif, force de proposition et capable d’anticiper les risques et les besoins.
- Vous démontrez une bonne capacité de gestion, notamment budgétaire et organisationnelle.
- Vous vous adaptez à des environnements techniques complexes et en constante évolution.
- Vous faites preuve de disponibilité, de mobilité et d’un engagement fort au service de la sécurité des patients.
Envie de nous rejoindre et d’en discuter ensemble?
⬆ Revenir à la liste des métiers

L’auxiliaire de Stérilisation : "Sans moi, l’opération de peut pas avoir lieu".
En bref
- Je prépare le matériel médical utilisé pour soigner les patients.
- Je nettoie, désinfecte, emballe et distribue des instruments afin qu’ils soient sûrs et prêts à l’emploi.
- Je fais très attention aux règles d’hygiène et de sécurité pour éviter tout risque d’infection.
Ce métier est fait pour vous si vous pouvez relever les missions suivantes :
- Vous collectez, triez et réceptionnez les dispositifs médicaux réutilisables en provenance des différents services.
- Vous appliquez strictement les précautions et les règles d’hygiène afin de prévenir tout risque infectieux.
- Vous réalisez les opérations de lavage, de désinfection et de séchage des dispositifs médicaux, manuellement ou à l’aide d’équipements automatisés.
- Vous prenez en charge le nettoyage de dispositifs complexes ou délicats selon les procédures en vigueur.
- Vous effectuez les contrôles de propreté et signalez toute anomalie ou non-conformité.
- Vous conditionnez les dispositifs médicaux (emballage, fermeture, identification) en vue de leur stérilisation.
- Vous préparez et distribuez les dispositifs médicaux stérilisés aux services utilisateurs, dans le respect de l’état stérile.
- Vous assurez la traçabilité complète des opérations réalisées à chaque étape du processus.
- Vous participez à la démarche qualité du service et appliquez les normes, procédures et modes opératoires.
- Vous réalisez les contrôles requis et contribuez à la gestion du matériel et des stocks.
- Vous travaillez en équipe pluridisciplinaire sous la responsabilité du chef d’unité de stérilisation.
Nous recherchons vos qualités humaines :
- Vous faites preuve de rigueur, de précision et d’un grand respect des règles d’hygiène et de sécurité.
- Vous avez le sens des priorités et êtes capable de travailler dans des délais contraints.
- Vous possédez une bonne capacité physique et une bonne résistance au travail répétitif.
- Vous travaillez efficacement en équipe et contribuez à une bonne dynamique collective.
- Vous savez suivre scrupuleusement des procédures et des consignes écrites.
- Vous faites preuve de fiabilité, de discrétion et de professionnalisme.
- Vous êtes attentif à la qualité de votre travail et engagé dans l’amélioration continue des pratiques.
Envie de nous rejoindre et d’en discuter ensemble?
⬆ Revenir à la liste des métiers

Le Préparateur en Pharmacie Hospitalière : "Je transforme les ordonnances en traitements sûrs".
En bref :
- Mon rôle est de garantir que les médicaments soient disponibles, sécurisés et utilisés correctement.
- Je participe à la préparation et à la distribution des médicaments.
- Je travaille sous la responsabilité des pharmaciens, sur différents sites du CHL.
Ce métier est fait pour vous si vous pouvez relever les missions suivantes :
- Vous participez à l’ensemble des activités de la pharmacie hospitalière dans une logique de polyvalence.
- Vous assurez la dispensation nominative centralisée des médicaments : préparation des doses, gestion des piluliers et contrôle des prescriptions.
- Vous détectez les incohérences potentielles dans les prescriptions et alertez les pharmaciens.
- Vous informez et collaborez avec les équipes soignantes dans le cadre de la prise en charge médicamenteuse.
- Vous participez à la gestion des stocks : commandes, réception, contrôle, rangement, péremptions, retours et inventaires.
- Vous réalisez des activités de picking selon le planning établi pour les unités de soins.
- Vous participez aux activités de production pharmaceutique (préparations magistrales, chimiothérapies, nutrition parentérale, reconditionnement) dans le respect strict des bonnes pratiques.
- Vous contribuez aux travaux administratifs du service, notamment à l’élaboration de procédures et au suivi d’indicateurs d’activité et de qualité.
- Vous travaillez sur l’ensemble des sites de la pharmacie hospitalière selon l’organisation définie.
Nous recherchons vos qualités humaines :
- Vous faites preuve de rigueur, de méthode et d’un grand sens des responsabilités.
- Vous travaillez de manière autonome tout en vous inscrivant dans une dynamique d’équipe.
- Vous êtes organisé, réactif et capable de gérer des volumes d’activité importants.
- Vous possédez de bonnes capacités d’analyse, de jugement et de synthèse.
- Vous communiquez avec aisance et entretenez des relations professionnelles de qualité avec les équipes soignantes.
- Vous faites preuve de disponibilité, de flexibilité et d’adaptabilité aux contraintes du service.
- Vous respectez strictement les procédures, les règles de sécurité et de traçabilité.
- Vous êtes motivé par le développement de vos compétences, notamment en pharmacie hospitalière.
Envie de nous rejoindre et d’en discuter ensemble?
⬆ Revenir à la liste des métiers

L’ATM de chirurgie / L’infirmier du bloc opératoire : "Je suis le bras droit du chirurgien".
En bref
- Mon rôle est essentiel pour garantir le bon déroulement de l’intervention et la sécurité du patient.
- Je travaille au bloc opératoire et je participe directement aux interventions chirurgicales.
- Je prépare le matériel, installe le patient et j’assiste le chirurgien pendant l’opération.
Ce métier est fait pour vous si vous pouvez relever les missions suivantes :
- Vous préparez la salle d’opération, le matériel chirurgical et la table d’instrumentation en amont de l’intervention.
- Vous accueillez, installez et sécurisez le patient en préopératoire, en collaboration avec l’équipe soignante.
- Vous participez à la préparation du site opératoire et de l’équipe chirurgicale.
- Vous instrumentez au bloc opératoire en anticipant les gestes du chirurgien et en assurant la mise à disposition des instruments.
- Vous garantissez l’asepsie de l’ensemble des gestes et le respect des règles d’hygiène au bloc opératoire.
- Vous assurez le comptage, la traçabilité et la gestion des dispositifs médicaux stériles.
- Vous participez à la gestion des situations imprévues per-opératoires (hémorragies, situations septiques, urgences).
- Vous prenez en charge les prélèvements chirurgicaux et garantissez leur traçabilité et leur acheminement.
- Vous participez aux soins post-opératoires immédiats et au transfert sécurisé du patient.
- Vous assurez la clôture administrative et la traçabilité de l’acte opératoire.
- Vous veillez au nettoyage, à la désinfection et à la remise en conformité de la salle opératoire.
- Vous appliquez et faites appliquer les protocoles de sécurité, d’hygiène, de gestion des risques et de matériovigilance.
Nous recherchons vos qualités humaines :
- Vous faites preuve d’un sens aigu de l’organisation, de l’anticipation et de la rigueur.
- Vous êtes capable de vous adapter rapidement à des situations complexes et imprévues.
- Vous travaillez efficacement en équipe pluridisciplinaire et favorisez une collaboration fluide au bloc opératoire.
- Vous faites preuve de sang-froid, de maîtrise de soi et de discernement en situation de stress.
- Vous respectez strictement les règles d’hygiène, de sécurité et de déontologie professionnelle.
- Vous êtes autonome, responsable et engagé(e) dans la qualité et la sécurité des soins.
- Vous communiquez de manière claire et professionnelle avec les équipes médicales, soignantes et les patients.
Envie de nous rejoindre et d’en discuter ensemble?
⬆ Revenir à la liste des métiers



















 Le Technicien de Laboratoire : "Je suis le détective des petites choses invisibles".
Le Technicien de Laboratoire : "Je suis le détective des petites choses invisibles".